Atención a la Salud ante Desastres: coordinación, organización y liderazgo en el sismo 19S en Morelos
El 9 de agosto de 2022 tuvo lugar la videoconferencia interactiva de “Atención a la Salud ante Desastres El sismo 19S en Morelos”, impartida por la Dra. Ángela Patricia Mora González, directora de la Escuela de Enfermería de la Cruz Roja “Florence Nightingale”.
La Dra. mora González comenzó su exposición leyendo una noticia cuyo título fue “Un rescate que se hizo viral”, la cual trataba de un caso de un sobreviviente del terremoto de Morelos del 19 de septiembre de 2017. “Quise comentarles esto –continuó– por lo valiosa que es la intervención y como somos piezas fundamentales en un rompecabezas, salvavidas. Nosotros quisiéramos evitar todos los desastres, pero al no poder hacerlo tenemos que ver cómo trabajar de manera adecuada y ordenada para mitigar los daños, evitar las muertes y recuperarnos de la mejor forma posible”.
El 19 de septiembre de 2017, a las 13:14 h, durante el 32 aniversario del sismo ocurrido en 1985, el Servicio Sismológico Nacional reportó un sismo de magnitud 7.1 grados Richter, localizado a 12 km al sureste de Axochiapan, Morelos, México. De acuerdo con la base de datos del Catálogo de Sismos del Servicio Sismológico Nacional (SSN), desde el 1 de enero de 1990 al 31 de octubre de 2017, se habían registrado 80 eventos sísmicos con epicentro en Morelos o muy cercano al estado.
A pesar de que la sismicidad en el estado de Morelos es relativamente baja, los estudios más recientes de peligro sísmico indican que pueden desarrollarse aceleraciones a nivel de roca que lleva a clasificar al estado de Morelos como una zona sísmica alta.
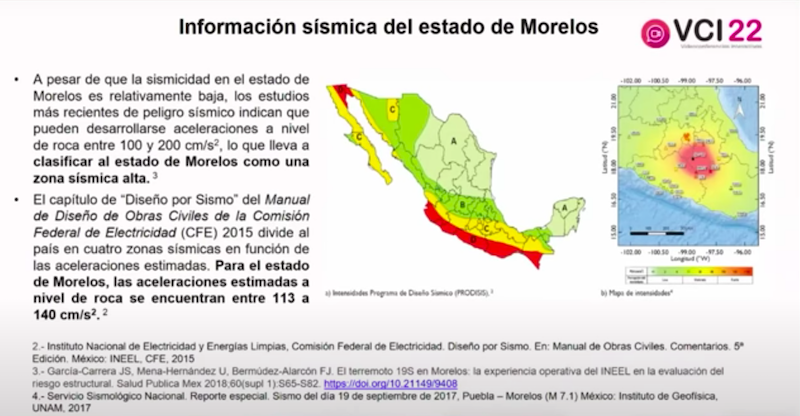
En su presentación, la Dra. Mora González presentó algunos de los sismos más icónicos en México, como el de Acambay, Edo. de México, el 19 de noviembre de 1912 de 6.9 de magnitud, con más de cien muertos y daños importantes en edificios históricos. También el de Acapulco, Guerrero, el 28 de julio de 1957, con magnitud de 7.7 y más de 160 muertos, conocido como el sismo del Ángel, debido a la caída del Ángel de la Independencia. El de Petatlán, Guerrero, el 14 de marzo de 1979 con 7.6 de magnitud y más de 5 muertos, conocido por la caída la Universidad Iberoamericana en Ciudad de México. El de Michoacán, el 19 de septiembre de 1985 de 8.1 de magnitud y 8,000 muertos, 30,000 viviendas destruidas y más de 60,000 hogares con daños. El sismo de Axochiapan, Morelos, el 19 de septiembre de 2017 con 7.1 de magnitud, con 369 muertos, así como miles de viviendas destruidas y decenas de edificios colapsados y dañados.
La noche del jueves 7 de septiembre de 2017, un sismo en la zona de subducción frente a las costas de Chiapas, con magnitud de 8.2, provocó el colapso de viviendas de Juchitán, Oaxaca, y también en Chiapas. Fue percibido en más de 15 estados del país, entre ellos, Morelos. “Lo anterior condicionó a percibir un mayor riesgo de daño durante el sismo del 19 de septiembre”, dijo la Dra. Mora González.
El impacto de sismo del 19 de septiembre fue de 74 fallecimientos, 23,000 viviendas afectadas, 7,400 de ellas completamente destruidas, y un gran daño al patrimonio cultural e histórico del estado (259 iglesias, conventos del siglo XVI y edificios históricos).

El mayor número de viviendas destruidas estuvo en Tetela del Volcán, con 831 hogares destruidos y 1,058 con daños. Tepalcingo y Axochiapan son los municipios con más hogares dañados, siendo un total de 7,410 hogares destruidos y 16,383 hogares dañados. “Algunas de las casas que tuvieron riesgo de colapso en la zona sur, son casas que la gente se resistía a dejar. En todos los municipios hubo demasiadas escuelas afectadas. Colocaron carpas donde los escalares pudieran tomar las clases”, dijo la Dra. Respecto a los daños en la infraestructura de salud, todas las unidades de Salud se alertaron y algunas evacuaron sus edificios.
“Durante la noche del 19 de septiembre, a unas horas posteriores del sismo, 11 hospitales no pudieron regresar a atender a sus edificios, todos tenían daños menores, al personal se le hizo difícil regresar al hospital, temíamos vivir réplicas. Once hospitales pernoctaron fuera de sus edificios. Pusieron carpas y funcionaron fuera de sus áreas”, testificó la especialista.
Coordinación y organización ante el desastre
La ex secretaria de Salud de Morelos, Dra. Ángela Patricia Mora González, comentó que durante las primeras horas de la emergencia, la red telefónica fija y celular presentó diversas fallas: “La comunicación se llevó a cabo principalmente a través de las redes sociales y el correo electrónico, medios desde los cuales se coordinaron inicialmente las acciones de apoyo a las unidades de salud y a las comunidades. Hubo reunión permanente e ininterrumpida del Gabinete Legal y de Seguridad. También fueron varias las reuniones con el Comité Estatal de Seguridad en Salud, en las que se trataron la problemática de los refugios temporales, infraestructura de unidades de salud, seguimiento de donaciones, adecuado uso de medicamentos, vigilancia epidemiológica y riesgo sanitario, entre otros. Tuvimos un gran apoyo de las autoridades nacionales, instalaron un grupo de trabajo, un comando Operativo para la Seguridad en Salud”.
Se hicieron también una serie de grupos espejo para las diferentes áreas que tendrían que trabajar: de información, de vigilancia sanitaria, de promoción de la salud, control de vectores, vigilancia epidemiológica, atención médica, pensando en que había dos escenarios que teníamos que estar cubriendo que era albergues y comunidades. También –explicó Ángela Mora– se tuvo mucha colaboración técnica por parte de la Organización Panamericana de la Salud con una brigada recorriendo las áreas afectadas. Asimismo, se contó con la colaboración directa de 50 profesionales, más de 150 especialistas voluntarios de otras entidades (Jalisco, San Luis Potosí, Estado de México, Hidalgo, Sonora, y Querétaro), con 3,200 trabajadores, entre líderes estatales, jurisdiccionales, médicos, paramédicos, enfermeras, promotores de salud, atención psicológica, personal administrativo y control de vectores, en actividades de coordinación y operativas.
Organización de redes hospitalarias y traslado de pacientes
De los números que se recabaron, 11 de los 18 hospitales tuvieron que organizar sus servicios para seguir prestando atención médica, atención a heridos, personas con crisis nerviosas, además de las urgencias cotidianas. Los refugios se dieron en diversos lugares, como estacionamientos, edificios como unidades de salud alternas, escuelas. Se recibió apoyo de ambulancias terrestres, traslado aéreo y espacios de instalaciones alternas, como unidades médicas móviles, carpas, toldos y, en ciertos casos, incluso clínicas privadas.
“Necesitábamos recuperar rápidamente a las unidades, darle confianza al personal de salud y tenerla nosotros, como autoridades, de que no estábamos arriesgando a nadie. Con el liderazgo de Protección Civil se estableció un protocolo para la revisión de los inmuebles afectados”, dijo la Dra. Mora González.
A poco más de dos meses del sismo, 39 unidades de salud aun permanecían con restricciones en su utilización: 31 centros de salud, 2 Uneme, 2 unidades administrativas y 4 hospitales generales y 1 hospital de especialidades.
La evacuación de viviendas implicó la implementación inicial de 49 refugios temporales identificados y más de 7,800 personas damnificadas pernoctando o haciendo uso de ellos. Del total de refugios temporales, 49% se encontraban localizados en la jurisdicción sanitaria III, 28,5% en la jurisdicción I y 22,5% en la jurisdicción sanitaria II.
“En el equipo de salud se comisionó a los diferentes espacios de atención incluyendo en sus acciones no solo la atención directa clínica y de salud pública, sino también la identificación y gestión de los diferentes apoyos ciudadanos, incluidos los voluntarios y las donaciones, así como las participaciones interestatales e intersectoriales. En los refugios recibíamos ropa, alimentos, material de aseo, fueron fondos de acopio, hubo que recibirlos, acopiarlos y distribuirlos”, explicó la especialista.
Se organizaron comités ciudadanos en los refugios, siendo los coordinadores institucionales y/o el personal de salud y el comité ciudadano quienes estuvieron al tanto de las áreas prioritarias (trabajo social, salud mental, servicio sanitario y control de desechos, seguridad y vigilancia, alimentos, recreación, salud).

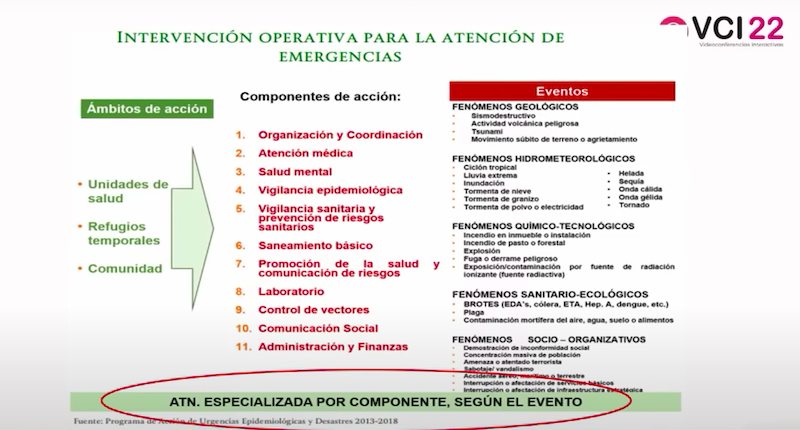
La Dra. Mora González manifestó que el personal de salud de cada albergue se encargó, coordinado por las Jurisdicciones Sanitarias, de atender lo requerido de acuerdo a los componentes o líneas de acción para el abordaje operativo en materia de salud ante un desastre: “Debe de haber una coordinación general, atención médica, atención psicológica y salud mental, vigilancia epidemiológica, prevención y control de enfermedades, protección contra riesgos sanitarios, promoción de la salud, comunicación social e información. Los responsables de los refugios informaban directamente el estado de los mismos y mantuvieron 24 horas al día con personal de la dirección general de Vinculación y Participación social de la Secretaría de Salud a fin de llevar un registro completo”.
De forma paralela se colaboró con el INSP a fin de identificar las acciones idóneas por realizar, así como comparar el levantamiento que realizaron los alumnos y alumnas de dicha institución. “Otras acciones que llevamos a cabo fue la distribución de algunos de los materiales documentales que teníamos, se entregó información al ayuntamiento. Se aplicaron cuestionarios de satisfacción a los damnificados y con esa información se realizó un informe de cada albergue”, dijo.
Riesgos sanitarios
En el caso de la vigilancia epidemiológica, se identificaron 22 brotes, todos detectados y controlados oportunamente y sin consecuencias. Diez de ellos fueron enfermedades diarreicas agudas (EDA), nueve de pediculosis, un de varicela y dos de intoxicación alimentaria. Y en el caso de de control de vectores también se estuvo trabajando para aplicar medidas de control en 141 establecimientos contra mosco transmisor de C, CH y Z, pediculosis y garrapatas (las mascotas llegan a los refugios con sus dueños).
“Hay que empoderar a la población, por eso se llevaron talleres comunitarios en los albergues, como lavado de manos e higiene, distribución de obres VSO, higiene de alimentos, entrega de plata coloidal, prevención de enfermedades transmitidas por vector, lactancia materna, dueño responsable de mascota, y el manejo adecuado de donaciones. También se estuvo presente en la mercadotecnia social para hacer nuestra difusión”, expresó la Dra. Mora González.
Frente a este desastre, se creó un comité de recepción, clasificación y entrega de medicamentos y material de curación “porque recibíamos tantos insumos que venían en bodegas con medicamentos perfectamente clasificados, pero también llegaban personas con medicamentos que tenían en sus casas”. La especialista nombró también un nuevo reto que fueron librando día a día, y es el de las redes sociales, que ofrecieron sus bondades pero también su cara negativa: “Turismo de desastre, noticias falsas o fake news, donaciones y copio, condición de damnificados y el uso político de la situación del desastre”.
“Por último, aunque es meritorio, no basta con volcarse a la calles a ayudar. Una ciudadanía y sistemas de salud preparados y organizados representan un apoyo real porque actúan con conocimiento en lugar de mera intuición. La carga de enfermedad por este tipo de eventos debe ser cuantificada. Como gobierno y sociedad nos falta mucho por hacer, tanto como para prevenir desastres como para mitigar sus efectos. Reducir la pobreza, tener presente y actuar ante nuestra vulnerabilidad, incrementar el presupuesto destinado a salud, tener una reserva financiera destinada a desastres, contra con programas de recuperación económica, así como procedimientos más eficientes para el restablecimiento social, es algo que si no atendemos, estos eventos catastróficos nos seguirán cobrando facturas”, concluyó la Dra. Mora González.
Por: Redacción ESPM
Consulta la grabación completa de esta videoconferencia en nuestro canal de YouTube: